4月22日,经北京华信医院(威尼斯9499登录入口第一附属医院)心脏中心小儿科、产科、儿科、心脏外科、麻醉科手术室通力合作,为一位罹患先天性三度房室传导阻滞初生儿成功地植入一枚心外膜永久性心脏起搏器,标志着一附院在胎儿心律失常救治方面再次取得新进步,创造了国内此类植入术中最小年龄(出生后1小时)和最小体重(2.4kg)的新纪录。这在新冠肺炎疫情防控期间,尤其珍贵和不易。
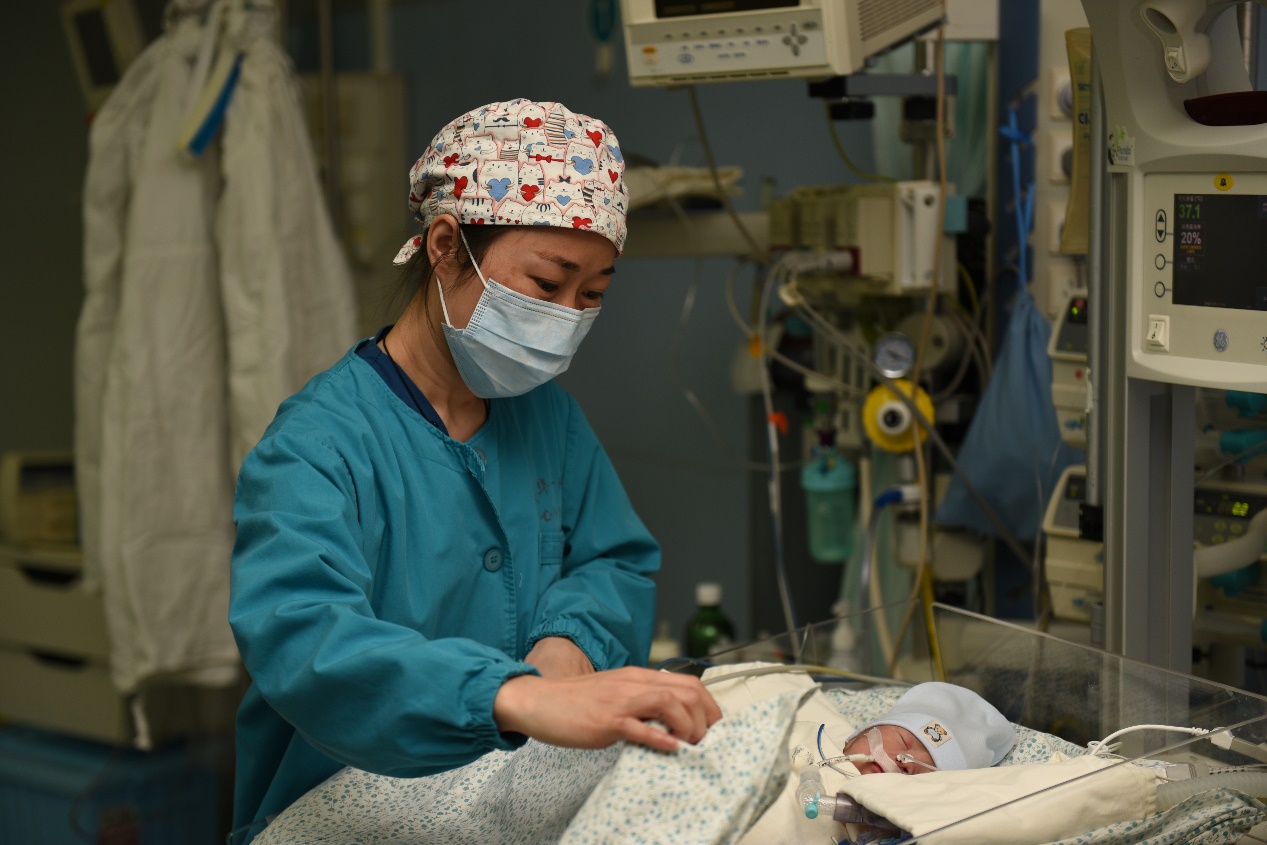
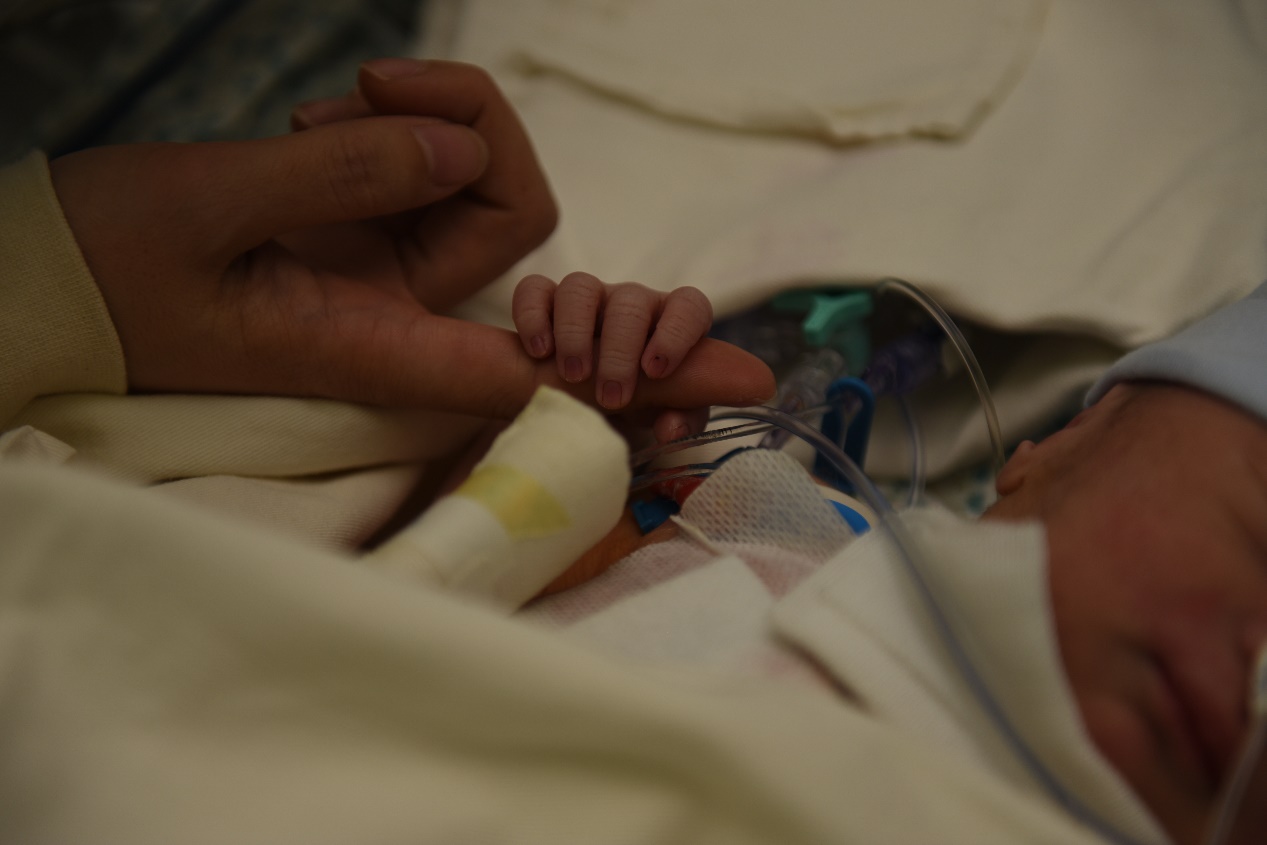
新生儿成功植入永久性心脏起搏器
噩梦再次降临 二度怀孕胎儿再次心率过缓
2020年,注定是不平凡的一年,这场在全国乃至全世界蔓延的疫情牵动着所有人的心。但对37岁的准妈妈小娟而言,腹中即将出生的小生命才是她此刻最大的牵挂——这个小家伙还没出生就接受命运的严峻考验,在母亲肚子里20周时,被发现胎心变得异常缓慢,经检查被确诊为先天性三度房室传导阻滞,而且是重症。正常胎儿心率每分钟140次左右,而小娟宝宝的心率只有44-46次/分,持续过缓的胎心将面临心力衰竭、胎儿水肿,甚至胎死宫内的风险。
6年前小娟第一次怀孕,就因胎儿胎心缓慢于孕中期引产。进一步检查发现小娟患有干燥综合征,这是一种自身免疫性疾病,自身抗体在孕期可通过胎盘传给胎儿,损害胎儿的心脏传导系统。如果已经妊娠过此类胎儿的母亲,再次妊娠时发生胎儿房室传导阻滞的风险会大大增加,且这种损伤不可逆转。
疫情下的守护 为小心脏撑起“保护伞”
近乎绝望中,小娟一家经多方打听,得知一附院心脏中心小儿科李小梅教授团队于2016年成功实施了国内首例先天性三度房室传导阻滞初生儿经脐静脉植入临时起搏器手术,11天后患儿成功植入心外膜永久心脏起博器,并于2017年再次成功救治一例同类患儿。
去北京治疗!小娟下定决心,于春节前夕从老家吉林辗转千里赴京面诊求医。
李小梅仔细评估小娟病史、孕期状况和胎儿心脏超声后,提出出生后即刻心脏起搏治疗是挽救孩子生命的唯一方法。但此时小娟刚孕23周,患儿胎龄尚小、宫外存活率极低,且缺乏植入起搏器的条件。综合分析风险,密切随诊、严密监测下尽可能让胎儿在宫内发育完善为最佳方案,当然也面临一定风险。李小梅的解答为小娟点亮了一丝希望之光,她们约定小娟先回当地建档医院按时监测,春节后再来复诊。然而,一场突如其来的新冠疫情,阻断了小娟来京复诊之路。全国多地启动疫情一级响应,加强封闭管理、落实隔离措施,给小娟往返家乡和首都就诊造成很大不便。
抱着仅存的最后一丝希望,3月11日,小娟夫妇冒着疫情风险再次赶往北京,但根据北京市疫情防控要求,北京的医院仅能接诊北京市内或已经在京隔离14天的患者,胎儿的病情监测却不能耽搁,小娟夫妇心急如焚。当匆匆赶来就诊的小娟被医院门诊预诊分检工作人员拦下后,她急切地表达了来院原由。
一附院医务人员随即将小娟的情况上报门诊办公室,门诊办公室副主任郁莹与李小梅和产科主任陈静沟通后,一条绿色通道为小娟开启。呼吸与危重症医学科主任崔蓉为小娟进行了新冠核酸检测,超声科主任王廉一安排已经两个月未复诊的胎儿复查心脏彩超。为避免院内感染的可能,郁莹全程陪伴小娟,实现无接触式单人就诊。3月14日,小娟的新冠核酸及抗体结果均为阴性。
李小梅教授、陈静及超声科医师开始每周为小娟及宫内胎儿进行密切监护,评估胎儿心功能耐受情况以及宫内发育情况,为守护小生命尽最大努力。持续过慢的心率已导致胎儿心脏进一步扩大,大家本就悬着的心更提到了嗓子眼儿。也许知道疫情特殊时期父母和医生的不易,小家伙格外争气,发育基本正常,没有发生明显的心衰及水肿。
术前周密部署 细化措施保障手术万无一失
在等待和煎熬中,小娟终于坚持到孕36+4周,已接近成熟胎龄。李小梅教授和陈静综合分析胎儿的发育情况,决定终止妊娠,实施剖宫产分娩方式。医务处迅速启动了院级危重症救治预案,组织产科、儿科、心脏中心、麻醉科、手术室、心外监护室、导管室、输血科等科室主任和护士长进行了术前评估和讨论。

术前评估和讨论
根据医院此前手术的成功经验,与会者反复斟酌推敲,最终选择了出生即刻植入心外膜永久性心脏起搏器的方案,这将是我国接受永久起搏器治疗的最小年龄。副院长、麻醉科主任张东亚,李小梅,陈静及儿科副主任徐小静等专家对产妇和新生儿围产期救治流程进行了详细剖析,并制定了术中风险应对策略和预案。张东亚指挥协调相关医务人员按方案进行预演,提升熟悉和配合程度,为保障小娟和胎儿的成功救治做好充分准备。
心外科手术室专门成立手术小组,手术前一天,护士长常青重申术前安排,强调初生儿低体重,准备抢救和急救药品、麻醉诱导药要精确计算,分毫不差。新生儿免疫机能低,手术间重新彻底打扫整理,不能有一丝一毫灰尘;层流系统提前打开,保证手术间的层流效果;将手术床上物品打包高压灭菌消毒,并放在温箱中保温,待手术当天打开使用……万事俱备,大家紧张地等待手术这天的到来。
共铸坚强心脏 多科室强强联手战病魔
4月22日早上8:30,孕36+6周的小娟被推进手术室。麻醉科兵分两路,一路负责孕产妇麻醉管理、一路负责新生儿麻醉管理。麻醉科副主任李慧先带领麻醉医师为小娟顺利进行椎管内麻醉。陈静主任产科团队娴熟地实施剖宫产手术,9:16,一声啼哭划破了手术室严肃凝重的氛围,男婴顺利娩出,心率42次/分左右,发育尚可,阿氏评分8、9、9(满分为10分),比预期状态要好。
然而,紧张的时刻才刚刚开始!患儿哭声变得细弱,肤色青紫。时间就是生命,张东亚立刻指挥抢救,果断为患儿实施面罩辅助通气,麻醉医师立即为患儿进行气管插管保证通气,患儿血氧饱和度逐渐上升,肤色由紫转红,度过了第一个关卡。紧接着,儿科副主任刘淑芳和护士长张永梅为患儿进行脐静脉穿刺置管,李慧先迅速为患儿泵入肾上腺素,以提升心率,改善心功能。此时患儿心率稳定在50次/分钟左右,脉搏氧饱和度在95%左右。
各科室配合默契,如行云流水,忙而不乱,为患儿救治争取了宝贵时间。抢救措施完毕,小家伙情况稳定,立即通过恒温箱转运至心外科手术室,手术室医护人员早已严阵以待。新生儿皮肤娇嫩,很容易压红并引起压力性损伤,手术室护士细心选择质地柔软的治疗巾贴近宝宝皮肤,所有固定管路的胶布采用低敏、透气的丝绸材质。定制的儿童款电刀负极板,被小心贴于患儿臀部后两侧。手术室护士尤为注意摆放患儿手术体位,仔细调整和固定患儿身上每一个管路,确保万无一失。
低体重合并心功能不全的新生儿麻醉是一项巨大挑战,张东亚与李慧先迅速为患儿进行股动脉穿刺置管,建立有创的生命体征持续监测,调整机械通气参数,并为患儿进行保温处理。
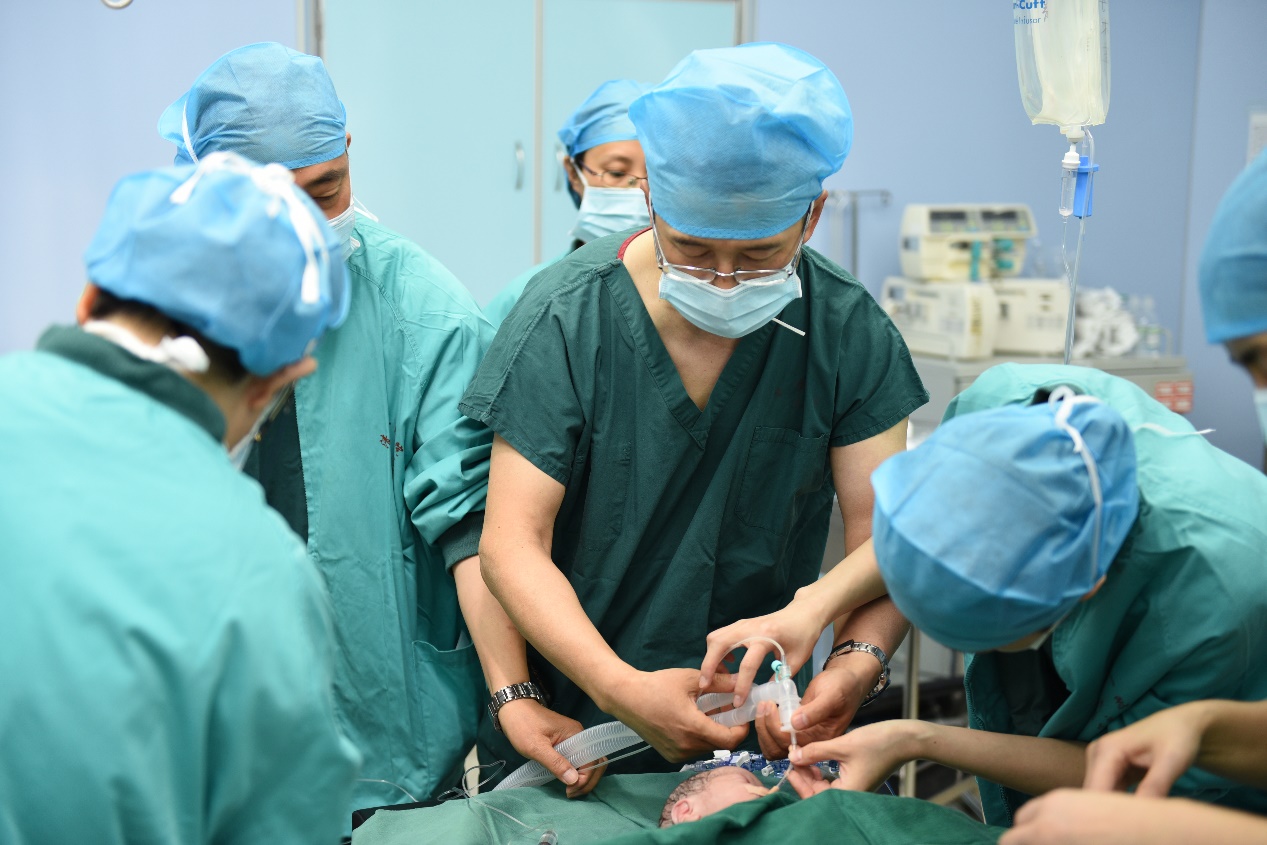
手术有条不紊地进行
手术按计划有条不紊地进行,也到了最惊心动魄的时刻!心外科主任李洪银亲自操刀,在团队的配合下,创新性地采用剑突下小切口入路,成功植入心外膜永久性心脏起搏器,手术过程几乎无失血。麻醉团队严密监测生命体征、精确麻醉管理,贯穿手术全程。
李小梅团队进行起搏参数测试和设置,起搏位点理想,参数满意。患儿心率提升至80次/分(起搏节律),循环稳定,小家伙脸色变得红润了。经过一段适应期之后,相信这颗小心脏会迎来更有力的跳动!此刻,手术室内的医护人员长长舒了一口气,小家伙终于平安度过手术难关,有惊无险!术后,患儿转至心外监护室恢复。
当李小梅把好消息告诉在手术室外等候多时的患儿父亲时,他红着眼眶连声道谢,激动与喜悦之情溢于言表。患儿转至心外监护室后即清醒、睁眼,当晚拔除气管内插管,脱离危险期,随后开始进食。
不断追求卓越 每次进步都创造新纪录
胎儿三度房室传导阻滞救治工作,此前在亚洲范围内可以说基本束手无策,许多孕妇只能无奈选择放弃继续妊娠。直到2016年,一附院心脏中心专家团队创造性地提出先经患儿脐带置入临时起搏器挽救生命、再经外科手术植入永久起搏器这一策略,并成功实施手术,才彻底解决了这一难题。
在此基础上,“华信人”不断总结经验,综合评估患儿情况,改良方案和策略,使救治效率提高。随着技术的成熟,此次出生1小时即成功植入心脏永久起搏器,避免了临时起搏电极脱位的风险,增加了患儿的安全度。
过硬的专业技能、合理的流程安排、出色的应急能力、周到的细致护理……手术的成功,还得益于一附院对危重病例及时深入的总结和术前的充分准备。健康所系,性命相托。新冠肺炎疫情期间,成功实施胎儿先天性房室阻滞的救治,比平时临床工作更显不易。每一次进步都创造了一个新纪录,是多科室团队协作的巨大进步,体现了一附院救治超低龄危重症新生儿核心技术水平的不断提高。
(清华新闻网5月8日电)
供稿:一附院
编辑:李晨晖
审核:程曦